Новые статьи

ВОЗ определяет реабилитацию следующим образом: «Она [реабилитация] включает в себя все средства для смягчения тяжести ограничительных и неблагоприятных состояний, позволяет...

Успешно проведенная операция на геморрой – это еще полпути. Для полного восстановления организма после резекции необходимо соблюдать все правила послеоперационного...

Общие рекомендации по правильному питанию после инсульта. Витамины и питательные элементы. Какие продукты разрешены, а от каких стоит отказаться. Составления...

В нашей повседневной жизни, большинство людей, проводит много времени у монитора компьютера, что негативно влияет на зрение. Плюсом к этому...
Печень – это самая крупная железа внутренней секреции, которая весит до 1,5 кг. Она участвует в процессе пищеварения, обезвреживает токсические...
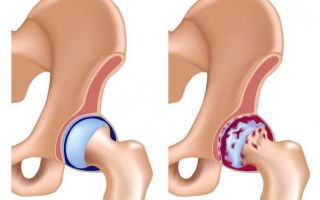
Возраст, напряженный образ жизни, интенсивные нагрузки — основные причины разрушения хрящевой и костной ткани. Длительное восстановление суставов требуется при износе...
Популярные статьи